Bulimi
Her kan du læse om spiseforstyrrelsen bulimi.
Bulimi er en psykisk lidelse, hvor den berørte oplever tab af kontrol over sine spisninger. Det fører typisk til overspisninger, efterfulgt af kompenserende adfærd som opkastninger eller overdreven motion.
Hvad er bulimi?
Bulimi er en spiseforstyrrelse, der er kendetegnet ved, at personen har episoder, hvor hun/han oplever en slags kontroltab og indtager store mængder, ofte usund, mad – et fænomen, som man kalder for overspisning. Overspisning er et af de symptomer, som også er fremtrædende hos personer med BED, men til forskel fra BED er bulimi også karakteriseret ved kompenserende adfærd.
Efter en overspisning fremprovokerer personer med bulimi typisk en opkastning for at få maden op igen. Personer med bulimi kan også benytte sig af andre metoder, herunder afføringsmidler, slankepiller eller overdreven motion. Formålet er at undgå at tage på i vægt som konsekvens af overspisningerne. Opkastningen og de andre kompensationsmetoder giver ofte en umiddelbar lettelse, men er ofte efterfulgt af en følelse af skam og selvbebrejdelse over at miste kontrollen.
En slankekur og et vægttab går næsten altid forud for udvikling af bulimi. Mange fortæller, at de først har tabt sig ved at følge en skrap slankekur, som de så efterfølgende har vanskeligt ved at holde. Det er her, at bulimi kommer i spil som et redskab til at bevare vægttabet.
Er du i tvivl om, hvorvidt du har en spiseforstyrrelse? Tag nedenstående test og få en indikation på om du måske har af en spiseforstyrrelse.
Symptomer på bulimi
Man kan ikke umiddelbart se, om et menneske lider af bulimi. Det skyldes primært, at langt de fleste med bulimi er normalvægtige. På dette punkt adskiller sygdommen sig fra andre spiseforstyrrelser som anoreksi, hvor den berørte typisk taber sig voldsomt eller BED, der ofte vil medføre overvægt.
Der er dog andre fysiske, psykiske og sociale symptomer, der kan give os en fornemmelse af, om et menneske måske lider af bulimi. De typiske symptomer er listet nedenfor, men spiseforstyrrelsens udtryk kan variere fra person til person.
Fysiske symptomer
Når bulimien involverer opkastninger som kompenserende adfærd, kan der være flere fysiske tegn som indikerer, at noget er galt:
| Syreskader på tændernes emajle |
De fremprovokerende opkastninger vil typisk føre til syreskader på tændernes emalje. Af denne grund er det ofte tandlægen, der kan se tydelige fysiske tegn på bulimi.
|
|---|---|
| Sår i mundvigene eller på hænderne |
De fremprovokerende opkastninger vil typiske også fører til sår i mundvigene eller på hænderne.
|
| Hævede spytkirtler | Kan medfører et rundt og hævet kæbeparti. |
Hvad gør bulimi ved kroppen?
Bulimi starter typisk i 16-20 årsalderen, men kan ses fra 12 årsalderen og efter 20 år. Sygdommen har ofte varet i 8-10 år, før personen kommer i behandling.
Da personer med bulimi oftest er normalvægtige, opdages sygdommen sent af omgivelserne og oftest alene på grund af følgevirkningerne.
Der findes kun få efterundersøgelser af patienter med BN. Helbredelsesprocenten skønnes at være 50-60%. På baggrund af den ofte lange sygdomsvarighed på diagnosetidspunktet, formodes lidelsen i mange tilfælde at være kronisk.
Fysiske konsekvenser
Overspisningen og de efterfølgende opkastninger giver anledning til smerter og skader i mundhule, spiserør og mave.
Desuden ses hyppigt elektrolytforstyrrelser og alkalose. I sjældne tilfælde kan dette med føre nyresvigt, ødemer og epileptiske kramper. Opkastninger medfører desuden syreskader på tændernes emalje og hævede (evt. betændte) spytkirtler. Ved tvangsmæssig motion ses evt. overbelastningsskader. De hyppigste langvarige følger af bulimi er svære tandskader. Desuden kan der være langvarig påvirkning af og smerter fra mavetarmkanalen trods helbredelse for spiseforstyrrelsen.
Komorbiditet
Undersøgelser viser, at mennesker ramt af bulimi ofte også lider af andre psykiske sygdomme, herunder især depression, personlighedsforstyrrelser og angst.
Sociale og psykiske symptomer
Bulimien kræver rigtig meget af en person, og det kan komme til udtryk både psykisk og socialt. De sociale og psykiske symptomer kan blandt andet være:
| Tendens til at isolere sig socialt |
Dette gælder særligt i stationer der involverer mad. Bulimi er ofte forbundet med skam på grund af kontroltabet og den kompenserede adfærd. Som pårørende kan man derfor have en oplevelse af, at måltidssituationer har ændret karakter og at personen kan blive lidt nervøs/irriteret/distanceret under en måltidssituation.
|
|---|---|
| Træning fylder mere end tidligere |
Bulimien har nemlig også i nogle tilfælde en tendens til at stille strenge krav til træning, som der ikke kan undviges fra.
|
|
Personen får svært ved at lave aftaler og er irritabel
|
Desuden er bulimien rigtig god til at give personen meget selvbebrejdende tanker. |
| På længere sigt kan sygdommen medføre en depressiv sindsstemning og irritabilitet | Mennesker med bulimi oplever ofte tristhed, har tendens til dårlig selvtillid og lavt selvværd, samt har stor risiko for at udvikle en depression. |
Vil du læse mere om tegn på en spiseforstyrrelse? Så har Foreningen Spiseforstyrrelser og Selvskade lavet en vejledning med tidlige tegn på en spiseforstyrrelse.
Tal og statistik
Man mener, at der er cirka 30.000 personer med bulimi. Bulimi kan ramme begge køn, men er 10 gange hyppigere hos kvinder end mænd. Det anslås, at cirka 2% af den kvindelig befolkning har bulimi. Det svarer til ca. 21.000 danske kvinder mellem 15 og 45 år.
Almindeligvis starter bulimi i alderen 15 til 24. Her fortæller mange, at de første symptomer på sygdommen viste sig på et tidspunkt, hvor de ydre krav og vanskeligheder blev for store og medførte et uoverskueligt pres og kaos indeni.
Udover de registrerede sygdomstilfælde er der mange, som lider af atypisk bulimi. Det betyder, at de ikke lever op til alle diagnosekriterier for bulimi. Derfor går der ofte mange år efter symptomerne opstår, til den berørte opsøger hjælp. Mange lever også med en ikke-diagnosticeret bulimi uden at modtage behandling. Læs mere om atypiske spiseforstyrrelser.
Årsager til bulimi
Årsagen til, at nogle mennesker udvikler bulimi, kendes ikke med sikkerhed. Der er bred enighed om, at lidelsen er en såkaldt multifaktoriel tilstand. Det betyder, at mange årsagsfaktorer spiller sammen i udviklingen såvel som vedligeholdelsen af bulimi. Disse årsagsfaktorer dækker både over psykologiske, sociale, kulturelle, genetiske og biologiske forhold. De bulimiske overspisninger er dog ud fra et psykologisk perspektiv ofte et symptom på meget indviklede følelsesmæssige og personlige problemer.
I Foreningen Spiseforstyrrelser og Selvskade betragter vi generelt spiseforstyrrelser som en slags mestringsstrategi. Strategien går ud på at dulme følelser, som er svære for personen at håndtere på anden vis. Følelserne kan både være negative og positive – fælles for dem er, at de kan virke overvældende. Det kan fx være:
- smerte
- savn og sorg
- vrede
- ensomhed
- succes eller glæde
Personer med bulimi, ved ofte ikke hvorfor, men føler ofte stor skam over deres komplicerede forhold til mad og fortæller, at de kan have svært ved at mærke, hvad de har lyst til, og hvor deres grænser går. Mange tør ikke fortælle, hvordan de har det, fordi de kan være bange for at såre andre eller blive afvist. Mange oplever, at de helst skal være perfekte og fejlfrie for at blive accepteret og holdt af.
Der skelnes typisk mellem prædisponerende, udløsende og vedligeholdende faktor, hvor prædisponerende faktorer som sociokulturel, familiemæssig og individuel karakter kan føre til udviklingen af bulimi under særlig belastende forhold.
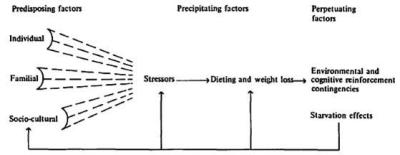
Prædisponerende faktorer
Disponerende faktorer ligger tidsmæssigt før spiseforstyrrelsens debut. Man taler om, at man kan være disponeret for at udvikle en spiseforstyrrelse, hvilket betyder, at man har en større risiko end resten af befolkningen. Der skelnes mellem forskellige typer af disponerende faktorer: Sociokulturelle, familiemæssige og individuelle faktorer.
Sociokulturelle forhold
Sociokulturelle faktorer er eksempelvis samfundets normer, kropsidealer, sociale medier mv. Trods uenighed omkring incidens af spiseforstyrrelser, synes den dominerende opfattelse at være, at der er sket en stigning inden for de sidste 50 år, specielt i vestlige, industrialiserede lande. En række forfattere relaterer denne udvikling til den moderne vestlige kulturs skønhedsideal, kropskultur og individualisering. Man ved, at det foreskrevne skønhedsideal for kvinder er blevet markant slankere op igennem 1900-tallet, hvilket ikke blot kommer til udtryk som et æstetisk ideal, men ligeledes som symbol på selvkontrol og karakterstyrke. Tesen er at moderne medier, sundhedsindustri og -politik, skaber en kultur karakteriseret af et overdrevet fokus på krop og udseende, som blandt usikre og identitetssøgende unge, kan være medvirkende til at nedbryde den enkeltes selvbillede samt forstærke en allerede eksisterende usikkerhed. I en sådan situation kan bulimi tilbyde sig selv som en sikker og hurtig vej til kulturelt defineret succes via en slank krop.
Familiemæssige forhold
Familiemæssige faktorer dækker over forskellige belastende familieforhold. Der findes evidens for øget forekomst af psykiske lidelser i familier til personer med spiseforstyrrelser, herunder depression, alkohol- og stofmisbrug, omsorgssvigt, overgreb samt høje forventninger fra forældrenes side og mindre grad af forældrekontakt. Endvidere øger hyppige slankekure i familien, spiseforstyrrelser blandt øvrig familie og kritiske kommentarer fra familien om udseende og vægt risikoen for at udvikle bulimi.
Bulimi forekommer i alle sociale lag og etniske grupper. På trods heraf findes der evidens for, at social baggrund spiller en rolle, idet anoreksi synes mere udbredt hos personer med høj socioøkonomisk status, mens bulimi synes jævnt fordelt i befolkningen. Et dansk studie, viser imidlertid at 11-12 årige børn har en større risiko for at udvikle forstyrret spisning, jo kortere uddannelse forældrene har. Desuden viser studiet en øget risiko for udvikling af forstyrret spisning hos børn, hvis forældre er overvægtige, forældre er yngre end 25 år, samt hvis fædre har haft en psykisk lidelse.
Individuelle forhold
Køn, alder, psykologiske, genetiske og biologiske forhold er individuelle faktorer, som synes betydningsfulde for udviklingen af spiseforstyrrelser. Hvad angår køn og alder ved man, at den primære risikogruppe er unge kvinder mellem 14 og 25 år. Psykologiske forhold som kan disponere for udviklingen af spiseforstyrrelser er bl.a. lavt selvværd, negativt selvbillede, perfektionisme, følelser af ineffektivitet og få nære venner.
Trods væsentlige metodologiske problematikker og modsatrettede konklusioner, argumenterer flere forfattere for en signifikant genetisk komponent ved spiseforstyrrelser. Fx har tvillinge- og familiestudier fundet evidens for sammenhængen mellem genetik og spiseforstyrrelser, ligesom man har fundet korrelationer mellem udviklingen af spiseforstyrrelser og præmatur fødsel, fødselsskader og tidlig pubertet, dog uden at påvise en direkte årsagssammenhæng.
Udløsende faktorer
Udløsende faktorer er bl.a. situationer forbundet med stort følelsesmæssigt pres, præstationskrav eller usikkerhed samt store livsomvæltninger som fx skilsmisse, flytning, skoleskift, sygdom mm.. Ungdomsperioden synes at udgøre en særlig risikofyldt periode. Specielt blandt unge piger kendetegnes puberteten ved en forøgelse af kroppens fedtmængde, hvilket sætter den eksisterende selvopfattelse på prøve. Derudover kendetegnes perioden ved nye og større intellektuelle og sociale krav, hvilket ligeledes kan være udløsende faktorer for udviklingen bulimi.
Vedligeholdende faktorer
Såvel fysiologiske som psykologiske forhold samt omgivelsernes reaktion, kan være faktorer, som vedligeholder bulimi. Fysiologisk sker der bl.a. en ændring i sult- og mæthedsfornemmelsen, som medfører kognitive påvirkninger, der kan hindre helbredelse. Psykologisk kan bulimi medføre større selvtilfredshed, ligesom manglende alternative løsningsmodeller til den dysfunktionelle mestringsstrategi, som spiseforstyrrelsen udgør, kan virke vedligeholdende. Endelig kan et miljø, som værdsætter bestemte holdninger til krop, vægt og udseende samt ros fra omgivelserne fungere som vedligeholdende faktorer for bulimi.
Behandling af bulimi
Læs mere om behandlingsrettigheder og behandlingssteder.
Det kan være en hård og langvarig proces at gøre sig fri af bulimien – men med den rigtige behandling og støtte fra pårørende og familie er der gode chancer for, at den berørte person kan komme godt videre med livet.
I sundhedssystemet opdeles spiseforstyrrelser i forskellige sværhedsgrader (1-5). Det er sværhedsgraden der afgør, hvor og hvilken behandling personer med bulimi henvises til. Sundhedsstyrelsen inddeler behandlingen i tre niveauer, afhængig af specialiseringen.
Niveau 1: Alment praktiserende læger og speciallæger, distriktspsykiatri og ikke-specialiserede hospitalsafdelinger.
Niveau 2: Specialiserede, hospitalsbaserede, tværfaglige teams med erfaring i behandling af spiseforstyrrelser.
Niveau 3: Højt specialiserede hospitalsafdelinger.
Den praktiserende læge er som regel det første skridt i et behandlingsforløb. Lægen kender til de behandlingsmuligheder, der findes i den aktuelle region og skal, jf. udrednings- og behandlingsgarantien, henvise til et relevant offentligt tilbud inden for to måneder, hvis den psykiske lidelse er af en sværhedsgrad, der kræver specialiseret behandling.
Diagnosekriterier og bulimi
Vi vil nedenfor referere, hvordan bulimi placeres i de gældende diagnosesystemer ICD-10 og DSM-5.
Bulimia nervosa jf. ICD-10
- Der forekommer vedvarende optagethed af spisning og en uimodståelig trang til mad. Patienten bukker under for episoder med overspisning, hvor store mængder mad konsumeres inden for en kort tidsperiode.
- Patienten forsøger at modvirke madens fedende effekt ved en eller flere af følgende metoder: selvinduceret opkastning, misbrug af afføringsmidler, fasteperioder, anvendelse af appetithæmmende midler, stofskiftehormon eller diuretika[1]. Når bulimi opstår hos diabetespatienter, vælger de ofte at ignorere deres insulinbehandling.
- Psykopatologien består i en morbid frygt for fedme, og patienten pålægger sig selv en skarpt defineret vægttærskel langt under den præmorbide vægt. Der ses ofte en historie med en tidligere periode med AN, hvor intervallet mellem de to typer forstyrrelser kan variere fra måneder til år. Denne tidligere episode kan have været klart tilstede eller kan have antaget en mere skjult form med moderat vægttab og/eller en forbigående fase med amenorré[2].
Ifølge forskningskriterierne for bulimi i ICD-10 skal der være tale om overspisningsanfald mere end 2 gange ugentligt i tre måneder.
Bulimi (bulimia nervosa) jf. DSM-5
- Gentagende episoder med overspisning. En overspisningsepisode karakteriseres ved begge af de følgende: A. Spisning, indenfor en tidsafgrænset periode (fx indenfor to timer), af en mængde mad, der helt klart er større end hvad de fleste ville spise i en tilsvarende tidsperiode og under tilsvarende omstændigheder. B. En følelse af kontroltab over spisningen under episoden (fx en følelse af ikke at kunne stoppe med at spise eller kontrollere hvad og hvor meget man spiser).
- Gentagende uhensigtsmæssig kompensatorisk adfærd for at forhindre vægtøgning såsom selvforskyldt opkastning, misbrug af afføringsmidler, vanddrivende midler eller anden medicin, faste eller overdreven motion.
- Overspisning og uhensigtsmæssig kompensatorisk adfærd forekommer begge, i gennemsnit, mindst én gang om ugen i tre måneder.
- Kropsvægt eller figur har overdreven indflydelse på selvopfattelsen.
- Forstyrrelsen forekommer ikke udelukkende under episoder af anorexia nervosa
Sværhedsgradens minimumsniveau er baseret på frekvensen af uhensigtsmæssig kompensatorisk adfærd (se nedenstående). Sværhedsgraden kan øges for at afspejle andre symptomer og graden af funktionsnedsættelse.
Mild: Et gennemsnit på 1-3 episoder af kompensatorisk adfærd pr uge.
Moderat: Et gennemsnit på 4-7 episoder af kompensatorisk adfærd pr uge.
Alvorlig: Et gennemsnit på 8-13 episoder af kompensatorisk adfærd pr uge.
Ekstrem: Et gennemsnit på 14 eller flere episoder af kompensatorisk adfærd pr uge.
Læs mere
- Hecht, Lene Kiib & Schousboe, Birgitte Hartvig. (2012). "Spiseforstyrrelser – symptomer, årsager og behandling". 1. udgave, 1. oplæg. København: Psykiatrifonden.


